Total Pain - Begründung der Palliativmedizin [Cicely Saunders]
Cicely Saunders (1918-2005), Vorkämpferin der Palliativmedizin und der Hospizbewegung, hielt dagegen, dass eine Medizin, die den Tod nicht einfach nur zu verdrängen versucht, menschlicher sein kann.

(Dame Cicely Saunders,
Quelle: http://www.stchristophers.org.uk)
Die Ärztin und Krankenschwester Cicely Saunders gründete 1967 das St. Christopher’s Hospiz im Süden Londons. Dabei folgte sie den Prinzipien, die sie in ihrer bisherigen Arbeit im Umgang mit Sterbenden entwickelt hatte. Im Mittelpunkt stand eine Herangehensweise an das Sterben, die einerseits Schmerz ganz pragmatisch zu lindern sucht. Saunders forschte dazu über den Einsatz und die angepasste Dosierung verschiedener Opiate. Andererseits versteht der Ansatz der Palliativmedizin Schmerz immer auch als ein ganzheitliches Problem, als ’total pain’ im Prozess des Sterbens:
It soon became clear that each death was as individual as the life that preceded it and that the whole experience of that life was reflected in a patient's dying.
This led to the concept of "total pain," which was presented as a complex of physical, emotional, social, and spiritual elements. The whole experience for a patient includes anxiety, depression, and fear; concern for the family who will become bereaved; and often a need to find some meaning in the situation, some deeper reality in which to trust.
(Cicely Saunders: A personal therapeutic journey, in: British Medical Journal (BMJ), Vol. 313 (21.-28. Dezember 1996), S. 1600.)
Ein wichtiger Schritt zur Anerkennung und Institutionalisierung des Hospizgedankens war 1990 die konzeptionelle Beschreibung der ’Palliative Care’ (’lindernde Pflege’) durch die Weltgesundheitsorganisation WHO (Cancer pain relief and palliative care. Report of a WHO Expert Committee, WHO, Genf 1990). 2002 wurde diese Definition noch einmal überarbeitet:
Palliativmedizin/ Palliative Care ist ein Ansatz zur Verbesserung der Lebensqualität von Patienten und ihren Familien, die mit Problemen konfrontiert sind, welche mit einer lebensbedrohlichen Erkrankung einhergehen. Dies geschieht durch Vorbeugen und Lindern von Leiden durch frühzeitige Erkennung, sorgfältige Einschätzung und Behandlung von Schmerzen sowie anderen Problemen körperlicher, psychosozialer und spiritueller Art.
Palliativmedizin:
• ermöglicht Linderung von Schmerzen und anderen belastenden Symptomen
• bejaht das Leben und erkennt Sterben als normalen Prozess an
• beabsichtigt weder die Beschleunigung noch Verzögerung des Todes
• integriert psychologische und spirituelle Aspekte der Betreuung
• bietet Unterstützung, um Patienten zu helfen, ihr Leben so aktiv wie möglich bis zum Tod zu gestalten
• bietet Angehörigen Unterstützung während der Erkrankung des Patienten und in der Trauerzeit
• beruht auf einem Teamansatz, um den Bedürnissen der Patienten und ihrer Familien zu begegnen, auch durch Beratung in der Trauerzeit, falls notwendig
• fördert Lebensqualität und kann möglicherweise auch den Verlauf der Erkrankung positiv beeinflussen
• kommt frühzeitig im Krankheitsverlauf zur Anwendung, auch in Verbindung mit anderen Therapien, die eine Lebensverlängerung zum Ziel haben, wie z.B. Chemotherapie oder Bestrahlung, und schließt Untersuchungen ein, die notwendig sind um belastende Komplikationen besser zu verstehen und zu behandeln.
(Quelle: http://www.dgpalliativmedizin.de [Link])
Die entscheidende Veränderung dieser neuen Definition bestehe darin, so schreiben die Medizinethiker Gian Domenico Borasio und Matthias Volkenandt, dass die Perspektive der palliativen Pflege nun gewissermaßen in das Leben hineinreiche und damit erst richtig zur Geltung komme:
In der überarbeiteten WHO-Definition der Palliativmedizin von 2002 wurden zwei neue Begriffe eingeführt: »Vorbeugung« und »frühzeitige Erkennung«. Dies bedeutet eine Verschiebung der zeitlichen Achse der Palliativmedizin nach vorne. Es geht nicht mehr vorrangig oder gar ausschließlich um die Betreuung in den letzten Tagen und Stunden (die Terminal- oder Finalphase). Die Palliativmedizin, verstanden als Summe der Maßnahmen zur Erhaltung der Lebensqualität im Angesicht einer lebensbedrohlichen Erkrankung, erhält ihren richtigen Platz als fester Bestandteil der ärztlichen Betreuung von Beginn der Erkrankung, d.h. von der Diagnosestellung an. (Abbildung 2).
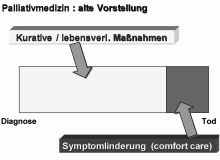
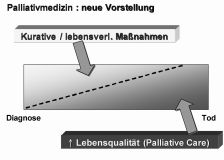
(Quelle: Gian Domenico Borasio und Matthias Volkenandt: Palliativmedizin – weit mehr als nur Schmerztherapie, in: Zeitschrift für medizinische Ethik 52 (2006), S. 215-232. [Gesamter Text als pdf: Link])
Damit wirkt also die Akzeptanz der Tatsache des Sterbens, die von der Hospizbewegung formuliert wurde, auf Medizin insgesamt zurück. David Clark, Professor für Medizinsoziologie und Experte für die Geschichte der Palliativmedizin, schreibt: 'Palliative care has encouraged medicine to be gentler in its acceptance of death.'
(David Clark: Between hope and acceptance: the medicalisation of dying, in: British Medical Journal (BMJ), Vol. 324(7342), 13. April 2002, S. 905–907; 905.
[Link])
Weitere Informationen:
Deutsche Gesellschaft für Palliativmedizin [Link]